Institut de médecine légale de Strasbourg / Si les morts pouvaient parler…
Loin de l’image façonnée par les séries télévisées, le médecin légiste n’est pas cette sorte de sage un peu fou, enfermé dans une salle d’autopsie sanctuarisée, qui récite des poèmes épiques à des cadavres sauvagement assassinés. A Strasbourg, ils s’appellent Docteur Farrugia, Docteur Blanchot ou Professeur Raul. Nous les avons suivis dans leur quotidien au sein de l’Institut de médecine légale de Strasbourg (IMLS). Un lieu unique en France de par son organisation héritée du modèle germanique, où toutes les analyses, qu’elles soient toxicologiques, anatomopathologiques ou génétiques, se font dans une seule et même structure.
9 heures. Consultation de médecine légale. Hôpital Civil de Strasbourg.
Le Docteur Audrey Farrugia arrive à la consultation de médecine légale, deux petites pièces attenantes aux urgences du nouvel Hôpital Civil. Tout en enfilant sa blouse, elle prend connaissance des rendez-vous de la matinée : au programme, une femme victime de violences conjugales, une adolescente agressée sexuellement lorsqu’elle était enfant, et cet homme qui attend déjà dans le couloir. Il vient pour un accident du travail. Le Docteur Farrugia va devoir déterminer le nombre de jours d’ITT au sens de la médecine légale, c’est-à-dire « d’incapacité totale de travail », soit l’impossibilité de réaliser seul les gestes du quotidien. À ne pas confondre avec « l’incapacité temporaire de travail » qui se rapporte aux préjudices d’ordre civil. Ce nombre de jours d’ITT est très important car il déterminera dans quel tribunal l’affaire sera jugée : en-dessous de huit semaines, l’infraction sera une contravention jugée dans un tribunal de police, en-dessus ce sera un délit jugé dans un tribunal correctionnel pouvant prononcer des peines de prison.
La salle d’examen est exiguë. Elle s’organise autour d’un bureau entouré d’une paillasse, d’une table d’examen, d’un fauteuil gynécologique et d’une armoire dans laquelle nous remarquons deux poupons qui permettent aux médecins d’interroger les enfants victimes de violences.
Ramassé sur lui-même, l’homme semble meurtri et stressé. D’une voix émue et dans un français approximatif, il commence à raconter ses conditions de travail – déplorables pour ne pas dire hors la loi – et les circonstances de son accident : employé dans une entreprise de peinture, travaillant sans protection sur une machine défectueuse, il s’est arraché un morceau de doigt en tentant de l’arrêter alors qu’elle était en surchauffe. L’homme dit être gêné par son nouvel handicap. Mais il semble beaucoup plus affecté sur le plan psychologique, par le fait que ni son patron, ni ses collègues ne lui soient venus en aide au moment des faits. Le travail du Docteur Farrugia est d’évaluer le préjudice physique de l’accident sur la vie de ce monsieur. Pour l’aspect psychologique elle demandera une expertise psychiatrique. Quant à la responsabilité de l’entreprise dans cette affaire, ce sera aux enquêteurs et à la justice de trancher.
Le corps ne ment jamais
Pour les médecins légistes, tout l’enjeu est de ne pas se laisser « embarquer » dans le récit dramatique des victimes, être en empathie mais surtout pas en sympathie. Très concentrée, le Docteur Farrugia écoute, questionne, prend des notes, n’hésitant pas à recentrer l’entretien sur les informations dont elle a besoin pour effectuer son évaluation lorsque cela est nécessaire. Après avoir entendu le patient, vient le moment de mettre son récit à l’épreuve de l’examen physique. Les histoires peuvent s’inventer. Le corps, lui, ne dit pas tout, mais il ne ment jamais.
Pour déterminer dans quelle mesure l’homme est handicapé par sa blessure, le Docteur Farrugia compare la circonférence des deux bras à différents endroits. Si la différence est nette, cela signifie que la personne ne se sert plus de son bras et est donc indéniablement gênée dans son quotidien. Dans ce cas précis, les mesures des deux bras sont quasiment identiques.
Bien que la situation de ce monsieur soit triste, c’est un cas relativement « facile » comparé aux personnes victimes de violences physiques ou sexuelles qui passent par cette salle d’examen, et parmi lesquelles il y a aussi des enfants. Quoiqu’il en soit, le médecin légiste doit rester objectif : son travail consiste à vérifier la « compatibilité » entre le récit des victimes et les traces relevées sur leur corps, tout ça dans le strict respect du droit et de ses procédures, même si les histoires qui se racontent ici sont souvent révoltantes.
14 heures. Morgue de l’Hôpital Civil de Strasbourg.
Quelques étages en-dessous, à la morgue de l’hôpital civil, « les levées de corps » se sont enchaînées toute la matinée : une overdose, un suicide par pendaison, une chute d’escalade… la routine pour les médecins légistes.
Titulaire depuis un an, le Docteur Adeline Blanchot est cheffe de clinique à l’IMLS. Formée à la médecine générale, elle est arrivée à la médecine légale par un stage et ne l’a plus quittée : « J’hésitais entre faire du droit ou de la médecine ». La médecine légale, c’était l’articulation parfaite entre les deux. Au programme de l’après-midi : une levée de corps — au sens de la médecine légale, à savoir l’examen complet et méthodique du cadavre — et une autopsie.
Le Docteur Blanchot et Elisa, l’interne qui l’assiste, s’équipent : bottes en caoutchouc, tablier étanche, charlotte sur la tête, gants en kevlar – pour éviter une coupure de scalpel qui s’avéreront très utiles durant l’autopsie – gants en latex et masque chirurgical.
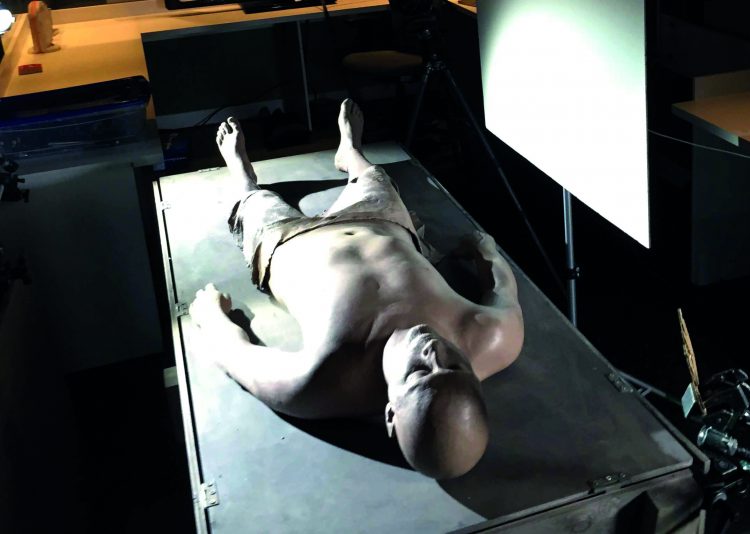
La salle d’autopsie est glaciale. Sur les deux tables en inox qui trônent au milieu de la pièce, les corps nus de deux hommes. L’un des deux est recouvert d’un drap blanc, il fera l’objet de l’autopsie – « L’objet », le choix du mot n’est pas anodin, car pour les médecins légistes, ces corps sont comme des objets d’étude qu’il faut examiner avec distance et discernement – l’autre corps serait celui d’un suicidé – « serait », là encore le choix du temps n’est pas un hasard, car l’emploi du conditionnel est impératif en médecine légale. Un témoin l’aurait vu se jeter du balcon de son appartement. Même s’il y a peu de doutes sur les circonstances de la mort, le Docteur Blanchot va devoir vérifier la compatibilité entre les blessures et l’hypothèse du suicide. Ce n’est qu’une fois ces constatations et les relevés toxicologiques effectués que le parquet délivrera une autorisation d’inhumer et que le corps sera restitué à la famille.
Le Docteur Blanchot s’informe auprès du gendarme présent de la manière dont l’homme serait tombé. Dans quelle position-a-t-il été retrouvé sur le sol ? Y-a-t-il eu tentative de réanimation ? Prenait-il des médicaments ? Avait-il consommé de l’alcool ou des stupéfiants ?
Un mètre-ruban en guise de seul instrument, le Docteur Blanchot se penche sur le corps jauni et commence son examen préliminaire. De la tête aux pieds, chaque blessure, chaque cicatrice, chaque trace fera l’objet d’une longue description à voix haute de manière à ce que l’interne puisse noter. Elle palpe le crâne et le visage pour évaluer les fractures. L’épaule est disloquée, elle la manipule pour savoir si elle est simplement luxée ou fracturée. Le gendarme observe, silencieux, et prend quelques photos pour le dossier. Aucun affect dans la salle mais beaucoup de concentration.
Pendant que le Docteur Blanchot poursuit son examen, un homme bâti comme une montagne, prélève quelques cheveux sur le corps. C’est Jean-François, le technicien de morgue. Il assiste les médecins légistes. Chacun sait ce qu’il a à faire, les gestes s’enchaînent comme dans une chorégraphie.
Les constatations se terminent par des prélèvements de sang et d’urine pour d’éventuelles analyses toxicologiques. Le Docteur Blanchot et Jean-François piquent le corps à différents endroits avec de grosses seringues pour prélever du sang, en vain : « Soit il a trop saigné, soit il n’y a plus de sang dans les vaisseaux », dit le Docteur Blanchot. Ce sera problématique pour les examens toxicologiques. Jean-François pique dans l’œil du défunt : « Quand on ne peut pas prélever d’urine on pique dans l’œil pour en extraire l’humeur vitrée » explique le Docteur Blanchot.
Pendant ce temps, Elisa, l’interne, enregistre ses notes dans un dictaphone. C’est comme une sorte de litanie. Puis elle écrit au parquet : le mail s’affiche sur le grand écran d’ordinateur accroché au mur de la salle d’autopsie : « Le décès apparaît compatible avec une chute de grande hauteur telle que décrite par les enquêteurs ». Le gendarme n’a plus qu’à mettre les prélèvements sous scellés.
Contrairement à ce que l’on voit dans les séries télévisées américaines, l’incision ne se fait pas en Y, mais de haut en bas.
Entre-temps, d’autres gendarmes sont arrivés à la morgue, pour l’autopsie cette fois. Pas de temps mort. Le Docteur Blanchot en a à peine terminé avec le premier corps, qu’elle enchaîne avec le second. La procédure est exactement la même, mais au lieu de s’arrêter après les premières constations, elle se poursuit par une autopsie. Le but : déterminer les causes de la mort de cet homme retrouvé chez lui, entouré de bouteilles d’alcool. Selon les enquêteurs, il n’aurait pourtant pas d’antécédent d’alcoolisme.
Scalpel, couteau, ciseaux, louche… les instruments ressemblent à ce que l’on peut trouver dans une cuisine. Le Docteur Blanchot et Elisa commencent par un décollement cutané des membres supérieurs et inférieurs pour vérifier qu’il n’y ait pas de lésions internes invisibles sur la peau. Autrement dit, qu’il n’y ait pas de bleus qui laisseraient penser qu’il y ait eu lutte.
Pendant ce temps, le Docteur Walch — un autre médecin légiste de passage à la morgue entre deux consultations — observe le scanner qui s’affiche sur l’écran de l’ordinateur. Chaque cadavre est en effet scanné entièrement. Cela permet de se faire une première idée de l’état du corps. Dans le cas de ce monsieur, il n’y a rien à signaler.
Puis vient le moment d’ouvrir l’abdomen. Contrairement à ce que l’on voit dans les séries télévisées américaines, l’incision ne se fait pas en Y, mais de haut en bas. L’homme sur la table d’autopsie doit peser près de 100 kilos, le travail est physique, Elisa et le Docteur Blanchot engagent leur corps dans chacun de leurs gestes. « Thyroïde congestive homogène. Cela veut dire qu’il y a eu une agonie, il n’est pas mort sur le coup ». Mais aucune trace de strangulation. Cette fois c’est une stagiaire qui prend des notes pour le rapport d’autopsie. « Pas de sang dans les alvéoles pulmonaires », le Docteur Blanchot élimine l’embolie. Pendant que Jean-François suture les membres avec une grosse aiguille courbe, Elisa prélève les organes et les apporte au Docteur Blanchot qui les pèse et les examine un à un. Du travail d’équipe rapide et précis.
Le Docteur Blanchot a une connaissance parfaite de l’anatomie humaine. Chaque artère sera vérifiée. Chaque organe fera l’objet d’un prélèvement qui ira ensuite au laboratoire d’anatomopathologie. Dernier organe examiné par le docteur Blanchot : le cerveau, la mémoire de cet homme.
L’autopsie est terminée, elle aura duré 1h20. Tout en rinçant les instruments le Docteur Blanchot dicte ses conclusions au gendarme : « L’examen externe, d’autopsie et de scanner nous permet de mettre en évidence un syndrome asphyxique et une congestion multiviscérale marquée… Non, enlevez marquée… Elle reprend : une congestion multiviscérale non spécifique d’une cause de décès. L’absence de lésions traumatiques suspectes évocatrices de l’intervention d’un tiers ou de nature à expliquer le décès. Au total absence de cause de décès identifiée. On s’oriente vers une cause naturelle et/ou toxique. Nécessite analyses toxicologiques et anatomopathologiques complémentaires ».
Sur les 280 autopsies réalisées par an, 50% sont dues à une mort toxique.
Le lendemain. 14h. Laboratoires de l’IMLS.
Ces analyses toxicologiques seront effectuées dans le laboratoire de toxicologie de l’IMLS, par l’équipe de Pascal Kintz : « Je suis le seul non-médecin de la bande, je suis un pharmacien ». Cela fait 35 ans qu’il dirige le laboratoire de toxicologie dont il est le seul titulaire. Pourtant il ne manque pas de travail : sur les 280 autopsies réalisées par an, 50% sont dues à une mort toxique. Soit le toxique est à l’origine du décès, soit « il a altéré la vigilance et est en cause dans le processus mortel ». Parmi les toxiques recherchés : l’alcool, les médicaments — comme la chloroquine, un antipaludique plébiscité dans un livre sorti il y a une trentaine d’années et dont le titre parle de lui-même : « Suicide mode d’emploi ». Ce que l’on appelle « un tropisme médico-légal » précise Pascal Kintz. Sans oublier les stupéfiants tels que le cannabis, la cocaïne, la méthadone et toutes les nouvelles substances : « On en découvre 60 à 80 par an » déplore le pharmacien. Il faut compter en moyenne trois à quatre semaines pour une analyse toxicologique. Mais seulement 24 heures « si je mobilise toutes les ressources du laboratoire » affirme-t-il. Un travail facilité par la synergie qui règne au sein de l’IMLS entre les légistes, les toxicologues et les autres spécialistes qui font partie de la même unité. Une structure unique en France construite sur le modèle allemand.
Profil ADN
Dans le même couloir que le laboratoire de toxicologie de Monsieur Kintz, il y a le laboratoire du Professeur Christine Keyser. Son domaine, c’est l’ADN qui permet d’identifier un suspect ou les restes d’une personne dont on ignore l’identité. A partir de prélèvements mais aussi de draps, de vêtements, le Professeur Keyser établit un profil génétique qui sera ensuite comparé au Fichier national des empreintes génétiques, le FNAEG. En règle générale il faut dix jours ouvrés pour effectuer de telles analyses. Mais en cas d’urgence et en mobilisant toute son équipe, elle peut établir un profil ADN en 24-48h : « le temps de la garde à vue » dit-elle. Des analyses qui coûtent très cher : pour seulement cent échantillons il en coûtera 4000 à 5000 euros au ministère de la justice. Certes c’est un budget, mais les résultats peuvent s’avérer déterminant dans un procès d’assises.
Le Professeur Raul, c’est un peu le Paul Konig de l’Institut médico-légal de Strasbourg, en beaucoup moins hirsute et usé.
15 heures. Tribunal de Grande Instance de Strasbourg.
Les assises, c’est justement là que le patron de l’IMLS, le Professeur Raul, nous a donné rendez-vous. Alors que nous montons les marches du Tribunal de Grande Instance de Strasbourg, il nous informe qu’il s’agit d’une affaire de bébé secoué, sur laquelle il a été mandaté pour effectuer une contre-expertise.
L’affaire étant jugée à Troyes, la séance aura lieu en visio-conférence. On nous installe dans une petite salle devant un écran et une caméra. Le rendez-vous est fixé dans un quart d’heure. Durant l’attente – qui durera finalement deux heures – le Professeur Raul nous raconte qu’il a eu envie de devenir médecin légiste à l’âge de 15 ans à la lecture de Nécropolis d’Herbert Lieberman. Soit les tribulations de Paul Konig, chef de l’institut médico-légal de New-York. Une sorte de roi fou de la médecine légale aux prises avec la violence qui gangrène New-York et les bassesses d’un prétendant au trône. Le Professeur Raul, c’est un peu le Paul Konig de l’Institut médico-légal de Strasbourg, en beaucoup moins hirsute et usé.
Aujourd’hui, la mission de contre-expertise du Professeur Raul est simple : faire une synthèse de l’expertise initiale et « vérifier la compatibilité des faits ». Mais c’est « une perte de temps » nous confit-il, car les « constatations sur un bébé secoué sont connues et rien d’autre ne peut provoquer de telles lésions ». Une certitude que ne partagent pas les deux témoins experts convoqués par l’avocat de la défense : un professeur en médecine biomoléculaire et un professeur en pédiatrie à la retraite. Pour le Professeur Raul, auteur d’une thèse en biomécanique sur les traumatismes du crâne de l’adulte et de l’enfant, ces deux témoins ne sont pas crédibles. Il nous explique que si l’avocat de la défense – dont il connaît et déplore les méthodes pour avoir déjà eu affaire à lui – les a convoqués, c’est pour semer le doute dans la tête des jurés. Le débat promet d’être houleux et on sent une certaine nervosité chez le Professeur Raul.
La séance commence enfin. Les deux témoins experts sont invités chacun leur tour à se présenter à la barre et à expliquer rapidement pourquoi ils ne sont pas d’accord avec le Professeur Raul, lequel les écoute attentivement dérouler leur CV et leurs explications. Selon le premier, les lésions observées sur le bébé pourraient être dues à une maladie qui ne serait pas encore connue. Le deuxième parle de « simplification abusive » et se lance dans des explications incompréhensibles pour le profane.
D’une voix autoritaire qui ne dénoterait pas dans un restaurant routier, la présidente l’interrompt : « On n’est pas dans un lieu de polémique scientifique ! L’intérêt c’est de ne pas parler dans le vide ». La parole est au Professeur Raul. Après avoir décrit les lésions observées sur le bébé, en prenant bien soin de vulgariser ses explications, il lit la déposition du père et explique pourquoi le récit n’est pas compatible avec les blessures. Les deux témoins experts ricanent, la Présidente les rappelle à l’ordre : « c’est extrêmement malvenu » dit-elle. Elle questionne ensuite le Professeur Raul, reprenant elle-même un à un les arguments de la défense pour gagner du temps. Le Professeur Raul répond avec assurance, de manière précise et concise, n’hésitant pas à convoquer une étude américaine datant de 2017 – une manière de signifier à l’auditoire que c’est bien lui l’expert. L’avocat de la défense s’agite, la Présidente lève le ton : « Maître, s’il vous plaît, vous n’avez pas la parole » assène-t-elle. Il finit pourtant par l’avoir et attaque d’entrée de jeu le Professeur Raul sur le fait que « la rupture des veines-ponts » – que le Professeur Raul avait précédemment avancée comme argument clinique en faveur de la thèse d’un bébé secoué – ne figurait pas dans le rapport d’autopsie et dans celui de l’anatomopathologiste. Le professeur Raul rappelle que l’autopsie a eu lieu en 2014 et qu’à cette époque on ne cherchait pas la rupture des veines-ponts, mais que du reste, elles vont de pair avec un hématome sous-dural. Donc même si leur rupture n’est pas clairement décrite dans le dossier, elle est induite par la présence d’un hématome sous-dural.
L’avocat revient à la charge. Agacé, le Professeur Raul lui rétorque : « Je suis désolé mais ça c’est de la médecine de base ». L’avocat est déstabilisé. Théâtral et feignant d’être atterré, il avoue : « Je ne sais pas quoi dire ». Il s’éloigne de la barre, « Venez par ici au lieu de vous agiter » assène la Présidente.
Troisième charge de l’avocat. Il commence par décrire la méthode du diagnostic différentiel qu’utilisent les médecins légistes pour arriver à leurs conclusions. Cette méthode consiste à avancer différentes hypothèses de causes de la mort – naturelle, toxicologique, criminelle, etc…- et de trouver des éléments qui vont venir étayer ou réfuter ces hypothèses. L’avocat poursuit en sortant de sa manche la fameuse maladie encore inconnue des scientifiques qui, selon cette logique, n’aurait pas pu être prise en compte, et demande au Professeur Raul si c’est une hypothèse envisageable. Le Professeur ne se démonte pas : « Oui, on peut faire toutes les hypothèses, y compris que la Terre est plate (…) Avec des hypothèses on peut tout expliquer, mais là on a des faits ». Si les hypothèses prennent le pas sur les faits, si en dehors des aveux on laisse toujours la place au doute, « dans ce cas on acquitte tout le monde », ironise le Professeur Raul…
Les faits, rien que les faits. Ce sont eux qui valident ou éliminent les hypothèses, non l’inverse. Ce sont eux que vont chercher les médecins légistes.
Si les morts pouvaient se plaindre (…) on ne s’entendrait plus vivre
8 heures. Faculté de médecine de Strasbourg. Salle de cours.
« Vous êtes appelés à 5h du matin par les policiers pour la découverte du corps d’un jeune homme inconnu. Il est découvert dans un sous-bois dans une flaque de sang, en décubitus dorsal, avec une vaste tâche de sang sur le tee-shirt au niveau du torse centrée en précordial gauche par un orifice à pourtours noirâtres, bouton et zip du jean ouverts, un pistolet est retrouvé à trois mètres du corps », énonce le Docteur Audrey Farrugia.
Devant elle, une soixantaine d’étudiants de 5ème année. « Quelle sont les hypothèses : homicide, suicide, mort naturelle, accidentelle… Dans ce cas précis qu’allez-vous éliminer ? ». Un étudiant lève la main : « le suicide ». Le Docteur Farrugia demande des précisions : « Pourquoi le suicide ? ». Car le pistolet est à trois mètres du corps selon l’étudiant. La réponse est incorrecte, l’homme s’est effectivement suicidé, mais c’est l’occasion d’une bonne leçon de médecine légale : « Comment pouvez-vous prouver qu’en tirant dans votre cœur, vous ne pouvez pas jeter le pistolet ? » Elle ajoute : « Ne vous fiez jamais à vos premières impressions ou à des trucs que vous avez vu à la télé ». Car il n’y a qu’à la télé que les victimes s’effondrent après avoir reçu une balle dans le cœur…
Une à une, le Docteur Farrugia va déconstruire les certitudes de ces étudiants imprégnés des images qu’ils ont vues dans les séries policières : « Pour évaluer le délai post mortem, rien de mieux que la température corporelle intra rectale et non dans le foie, qu’il faut ensuite comparer avec la température extérieure (…) Le prélèvement de larves et d’insectes est très rare et très coûteux (…) La seule situation où cela ressemble à la télé, c’est en cas d’homicide. On met une combinaison blanche, une charlotte sur la tête, des sur-chaussures… ». Mais la plus importante leçon de la matinée sera sans aucun doute celle-ci : « Au moment où vous arrivez sur une scène, vous devez pouvoir dire : je ne sais pas ».
« Il faut être humble dans notre métier. Il ne faut pas s’imaginer qu’on est tout puissant » insiste le Docteur Farrugia. L’humilité mais aussi la curiosité, l’ouverture d’esprit, l’imagination, la patience, la concentration, la rigueur, le savoir, la technique, l’expérience, telles sont les qualités d’un bon médecin légiste, sans oublier… la passion.